Он сделал первый вдох – и сразу оказался на грани жизни и смерти. Новорожденный малыш появился на свет с тяжелым пороком развития: правосторонней диафрагмальной грыжей. Каждая секунда была на счету, а транспортировка в федеральный центр могла стоить ему жизни.
Но в этот момент в историю вмешались люди, для которых «невозможно» не приговор. Люди, чьими руками Бог творит чудеса. Ведущий российский хирург из столичной детской клинической больницы имени Г.Н. Сперанского профессор Юрий Кучеров приехал в Тамбов, чтобы спасти ребенка и передать бесценный опыт местным врачам.
Этот материал – о том, как проходила подготовка к операции, какие технологии помогли стабилизировать состояние малыша и почему этот случай может стать новым стандартом региональной медицины.
Один из ста
Он родился в срок – здоровый на вид младенец. Вес, рост – всё как положено. Беременность протекала без осложнений, никаких тревожных сигналов. Но уже в первые минуты стало ясно: что-то не так. У малыша нарушилось дыхание.
Так началась история борьбы за жизнь, в которой объединились десятки людей: врачей разных специальностей, заботливых медсестер, не сдавшейся мамы. И опытного московского хирурга, который приехал в Тамбов, чтобы показать, как сделать невозможное.
У мальчика выявили правостороннюю диафрагмальную грыжу. Это порок развития, который встречается реже, чем у одного на пять тысяч новорожденных. При таком состоянии в грудную полость смещается печень, а легкие недоразвиты. Это вызывает легочную гипертензию – опасное повышение давления в сосудах легких, из за которого организм не получает достаточного количества кислорода.
– Я впервые услышала о такой патологии, – сейчас мама малыша уже может говорить об этом спокойно.
А сразу – непонимание, шок, паника. Начиталась в интернете, что с таким диагнозом выживает один процент из ста.
– И наш малыш вошел в этот один процент, – улыбается мама.
Реанимация на колесах
Ребенка с таким диагнозом нужно было отправлять в Москву, в тот же Кулаковский центр. Но этому малышу длительная транспортировка могла стоить жизни. Поэтому детский врач, заметивший неладное, сразу вызвал специализированную бригаду из Тамбова.
– У нас есть специальный реанимобиль. По сути, это госпиталь на колeсах, – рассказывает анестезиолог реаниматолог Сергей Шелепин. – Там есть инкубатор, аппарат искусственной вентиляции лeгких и всe необходимое для безопасной транспортировки новорожденных. Это не просто перевозка – медицинская эвакуация, где каждый параметр жизнедеятельности ребенка под контролем.
Малыш поступил в перинатальный центр Тамбова в первый час жизни. Состояние было крайне тяжелым: сердце работало со сбоями, самостоятельно дышать он не мог.
Дни борьбы
Начался сложный этап подготовки – он занял пять дней. Это было время круглосуточной работы врачей разных специальностей. Каждый шаг согласовывали с федеральным центром: проводили ежедневные телемедицинские консультации, тактику обсуждали шаг за шагом, без спешки и паники.
– Мы готовили ребенка к операции пять дней, – продолжает Сергей Шелепин. – За малыша дышал высокочастотный аппарат искусственной вентиляции: он обеспечивает 900 дыханий в минуту вместо обычных для новорожденного 40–50. Это был единственный способ поддерживать достаточное насыщение крови кислородом.
Врачам пришлось решать сразу несколько критических задач. Во-первых, поддержать работу сердца. Из за смещения органов оно работало неправильно, ребенку вводили четыре сердечно-сосудистых препарата, чтобы стабилизировать ритм.
Также провели коррекцию гемостаза: в тяжелых состояниях нарушается свертываемость крови. Чтобы избежать опасных кровотечений, провели переливание плазмы.
Важно было победить легочную гипертензию. Из за недоразвития легкого в сосудах возникло опасное повышение давления. Для снижения использовали специальный аппарат ингаляции оксида азота – технологию, которой перинатальный центр обзавелся в рамках нацпроекта.
– Каждый день мы оценивали готовность организма к хирургическому вмешательству, – поясняет врач. – Если бы провели операцию раньше, ребенок мог погибнуть на операционном столе. Нужно было добиться стабильной работы всех систем – только тогда риск операции становился оправданным.
Тогда мы едем к вам
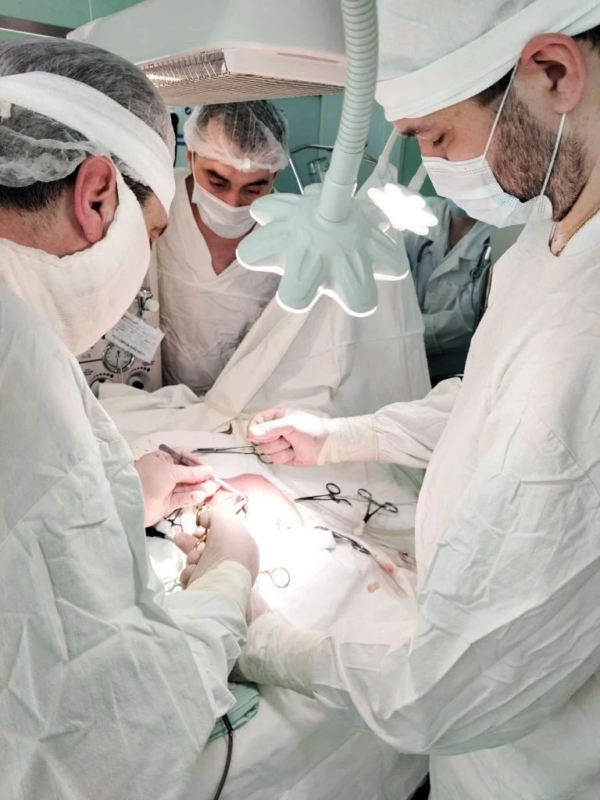
На шестые сутки жизни малыша прооперировали. На помощь тамбовским врачам приехал столичный профессор Юрий Кучеров.
– При правосторонней диафрагмальной грыже в грудную полость смещена печень, – поясняет хирург Тамбовской областной детской больницы Дмитрий Уваров. – Связочный аппарат и сосуды печени развиты неправильно. Перемещение ее обратно в брюшную полость связано с определенными рисками. Для этого нужны особые навыки. Мы работали слаженно, как единая команда, и смогли выполнить пластику диафрагмы.
Операция длилась около полутора часов и прошла успешно. Но победа на операционном столе была лишь частью пути.
После хирургического вмешательства врачи продолжали бороться с легочной гипертензией с помощью аппарата. Постепенный переход на самостоятельное дыхание занял много времени. Сначала малыша перевели с высокочастотной вентиляции на традиционный аппарат ИВЛ. Затем – на кислородные канюли. Шаг за шагом легкое, которое до операции было сжато и недоразвито, начало расти и расправляться.
Полтора месяца ребенок провел в реанимации. Мама могла видеть его лишь урывками.
Сегодня малышу уже почти три месяца, его вес скоро достигнет пяти килограммов. Мама и сын собираются домой, где их ждут старшие дети и все близкие. Ребенок будет находиться под наблюдением педиатра, и врачи делают всё, чтобы он рос обычным – без инвалидности, догоняя сверстников в развитии.